¿Qué es un lunar común?
Un lunar común es una lesión en la piel que se forma cuando se agrupan melanocitos, que son las células que producen melanina (el pigmento de la piel). La mayoría de los adultos tienen entre 10 y 40 lunares comunes. Estas lesiones suelen aparecer en partes del cuerpo arriba de la cintura expuestas al sol. Raras veces, se encuentran en el cuero cabelludo, el pecho o las nalgas.
Aunque es posible que alguien tenga lunares comunes al nacer, en general aparecen más tarde, durante la infancia. A la mayoría de las personas les salen lunares nuevos hasta cerca de los 40 años. En las personas mayores, los lunares comunes tienden a desaparecer.
Otro nombre del lunar común es nevo (a veces se lo llama nevus). El plural es nevos.
¿Cómo se ve un lunar común?
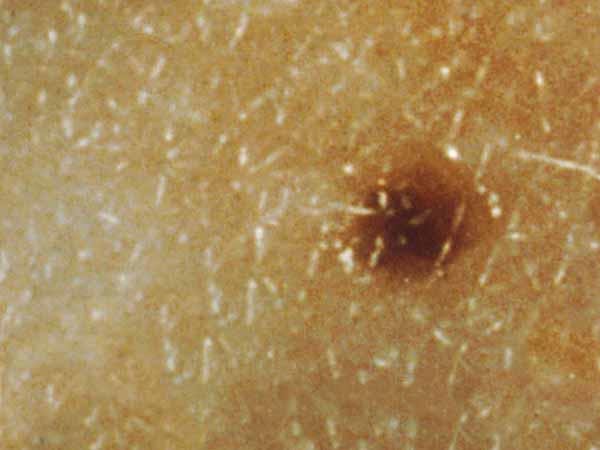
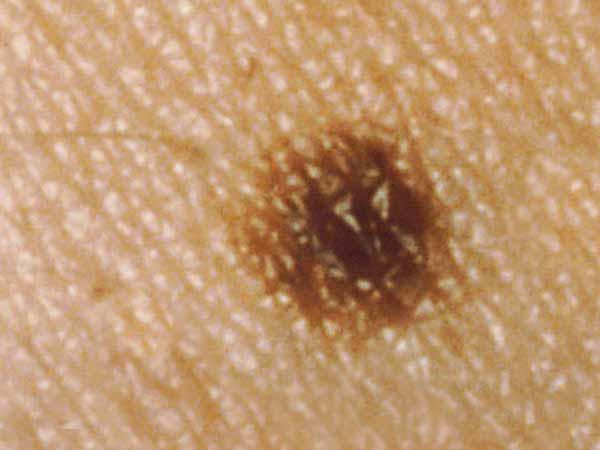
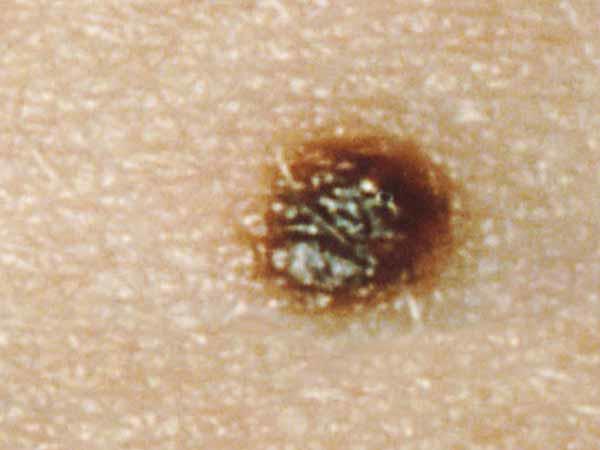
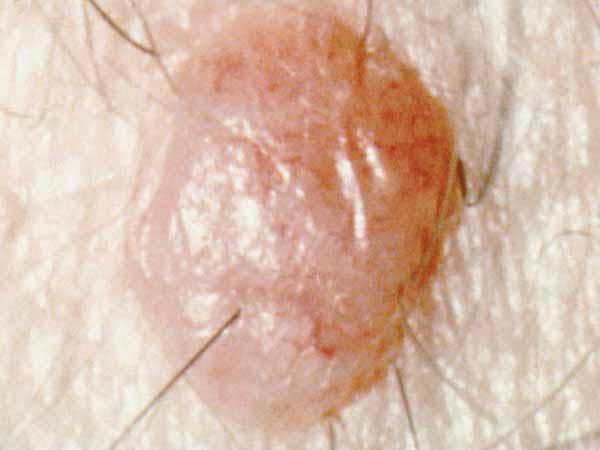
Por lo habitual, un lunar común es de menos de 5 milímetros de ancho (cerca de un 1/4 de pulgada, que es el ancho del borrador en la punta de un lápiz). Es redondo u ovalado, con superficie lisa y borde definido, y forma de cúpula. Un lunar común en general tiene un color uniforme que es rosado, marrón claro u oscuro. Las personas de piel o cabello más oscuro suelen tener lunares más oscuros que las personas de piel clara o cabello rubio. A continuación se muestran fotos de lunares comunes y podrá ver más ejemplos en What Does a Mole Look Like?.
Fotos de lunares comunes
¿Podría un lunar común convertirse en melanoma?
Es muy raro que un lunar común se convierta en melanoma, que es el tipo de cáncer de piel más grave.
Aunque los lunares comunes no son cancerosos, las personas con muchos lunares pequeños o varios lunares grandes tienen un aumento del riesgo de melanoma (1).
Hay algunos cambios que indican que un lunar se está convirtiendo en un melanoma (2). Las personas deberían avisarle al médico si notan alguno de los siguientes cambios:
- El lunar cambia de color.
- El lunar se agranda o achica pero de forma desigual (a diferencia de los lunares comunes infantiles, que crecen de manera uniforme).
- La forma, la textura o la altura del lunar cambian.
- La piel en la superficie del lunar se vuelve seca o escamosa.
- El lunar se pone duro o abultado.
- El lunar causa picazón.
- El lunar sangra o larga líquido.
¿Qué es un nevo displásico?
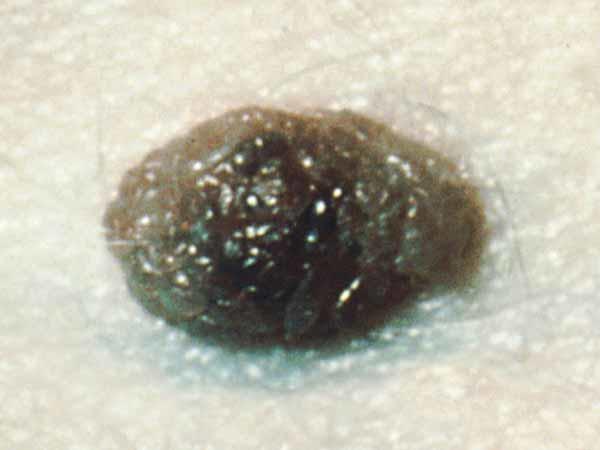
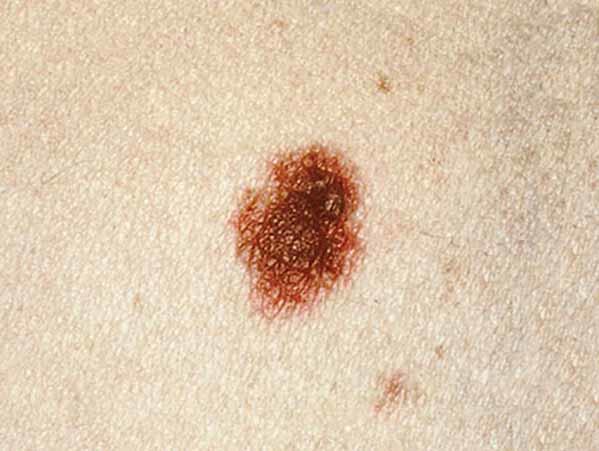
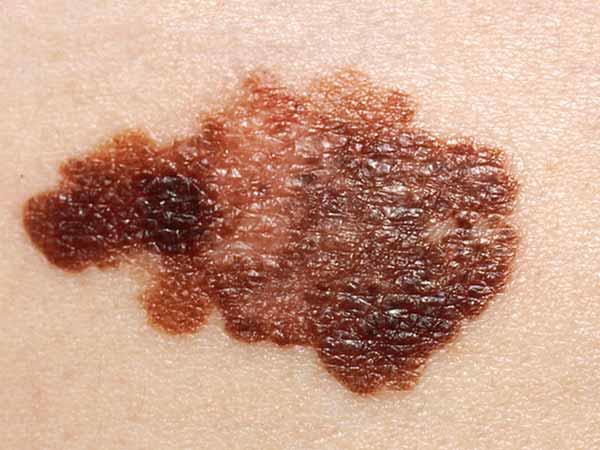
Un nevo displásico es un tipo de lunar que se ve distinto de un lunar común. (Algunos médicos usan el término "lunar atípico" para referirse al nevo displásico). Un nevo displásico a veces es más grande que un lunar común, y el color, la superficie y el borde son diferentes. En general, tiene más de 5 milímetros de ancho (1, 3). Un nevo displásico puede tener una mezcla de varios colores, de rosado a marrón oscuro. Suele ser chato, con una superficie lisa, algo escamosa o pedregosa. El borde es irregular y quizás se funde con la piel que lo rodea. Aquí se muestran ejemplos de nevos displásicos. En What Does a Mole Look Like? hay más ejemplos.
Fotos de nevos displásicos
Un nevo displásico podría surgir en cualquier parte del cuerpo, pero suele aparecer en las áreas expuestas al sol, como la espalda. Un nevo displásico también podría aparecer en las áreas que no están expuestas al sol, como las mamas y la zona por debajo de la cintura (1, 3). Algunas personas solo tienen un par de nevos displásicos, otras tienen más de 10. Las personas con nevos displásicos también suelen tener un aumento en la cantidad de lunares comunes.
¿Podría un nevo displásico convertirse en melanoma?
Es raro que un nevo displásico se convierta en melanoma (1, 3). Pero los nevos displásicos son un factor de riesgo del melanoma. Mientras más nevos displásicos tenga una persona, más alto es el riesgo de melanoma (1, 3). Los investigadores calculan que el riesgo de melanoma es alrededor de 10 veces más alto en quienes tienen más de 5 nevos displásicos, en comparación con quienes no tienen ninguno.
¿Qué deberían hacer las personas si tienen un nevo displásico?
Todas las personas deben protegerse la piel del sol y no usar lámparas solares ni camas o cabinas de bronceado. Pero si tienen nevos displásicos, es aún más importante que se protejan la piel y eviten broncearse o quemarse la piel.
Además, los médicos recomiendan que las personas con nevos displásicos se revisen la piel una vez al mes (2, 4). Es importante que avisen al médico si observan alguno de los siguientes cambios en un nevo displásico (2):
- El nevo displásico cambió de color.
- El nevo displásico se achicó o se agrandó.
- La forma, la textura o la altura del nevo displásico cambiaron.
- La piel en la superficie del nevo displásico está seca o escamosa.
- El nevo displásico se pone duro o se siente abultado.
- El nevo displásico causa picazón.
- El nevo displásico sangra o larga líquido.
Es importante que las personas con nevos displásicos se hagan exámenes médicos de la piel en forma periódica (2, 4). A veces, los médicos fotografían los nevos displásicos para que sea más fácil observar los cambios a lo largo del tiempo (2). En el caso de las personas con más de 5 nevos displásicos, es posible que los médicos les examinen la piel una vez al año porque hay un aumento moderado del riesgo de melanoma. A las personas que además tienen antecedentes familiares de melanoma, los médicos quizás les indiquen un examen de la piel más frecuente, como cada 3 a 6 meses (3).
¿Debería pedir al médico que me saque un nevo displásico o un lunar común para que no se convierta en melanoma?
No. Por lo normal, no es necesario extirpar un nevo displásico o un lunar común. Esto es porque muy pocos nevos displásicos o lunares comunes se convierten en melanoma (1, 3). Además, la mayoría de los melanomas no empiezan como lunares comunes o nevos displásicos (2). Por eso, los médicos solo extirpan los lunares que cambiaron o las áreas de la piel con un color nuevo o con cambios sospechosos.
¿Qué es el melanoma?
El melanoma es un tipo de cáncer de piel que se inicia en los melanocitos. Es peligroso porque podría invadir los tejidos cercanos y diseminarse a otras partes del cuerpo, como los pulmones, el hígado, los huesos o el encéfalo. Mientras más temprano se detecte y se extirpe el melanoma, mayor es la probabilidad de que el tratamiento sea exitoso.
La mayoría de los melanocitos están en la piel y el melanoma aparece en cualquier superficie de la piel. Podría surgir de un lunar común o un nevo displásico, pero es más frecuente que aparezca en un área de la piel de aspecto normal. El melanoma también aparece en el ojo (se llama melanoma uveal), debajo de las uñas, en el tubo digestivo y en otras partes del cuerpo.
En los hombres, el melanoma se suele encontrar en la cabeza, el cuello o la espalda. En las mujeres, el melanoma se suele encontrar en la espalda o la parte inferior de las piernas.
Es menos probable que las personas de piel oscura tengan melanoma, en comparación con las personas de piel clara. Por ejemplo, entre 2017 y 2018, el riesgo de por vida de recibir un diagnóstico de melanoma fue del 2,9 % (1 en 34) en las personas blancas, pero del 0,1 % (1 en 1000) en las personas negras y del 0,5 % (1 en 200) en las personas hispanas.
Sin embargo, las personas de piel oscura suelen recibir un diagnóstico de melanoma más avanzado que las personas de piel clara. Los melanomas avanzados son más difíciles de controlar y, en general, tienen un pronóstico peor que los melanomas diagnosticados en estadios más tempranos. Por eso es muy importante que las personas de piel oscura estén atentas a los signos de alerta del melanoma (consulte What does melanoma look like?). Los melanomas en las personas de piel oscura suelen estar debajo de las uñas de las manos o los pies (que al comienzo se ven como una línea de color en la uña), o en la palma de las manos o la planta de los pies.
¿Qué aspecto tiene un melanoma?
El primer signo más frecuente de un melanoma es un cambio en la forma, el color, el tamaño o la sensación al tacto de un lunar que ya existe. El melanoma a veces aparece también como un área en la piel de un color diferente o de aspecto anormal.
Estas características del melanoma inicial se describen con la regla "ABCDE" (2, 6):
- Asimetría. La forma de una mitad no es igual a la de la otra mitad.
- Borde irregular. Los bordes son desiguales, escalonados o borrosos. La pigmentación (color) a veces continúa en la piel que lo rodea.
- Color desigual. El color incluye tonos de color negro o marrón claro u oscuro. A veces también hay áreas de color blanco, gris, rojo, rosado o azul.
- Diámetro (ancho). Hay un cambio de tamaño; en general se agranda. Los melanomas a veces son diminutos, pero la mayoría tienen más de 6 milímetros de ancho (cerca de 1/4 de pulgada de ancho).
- Evolución. El lunar cambia a lo largo de algunas semanas o meses.
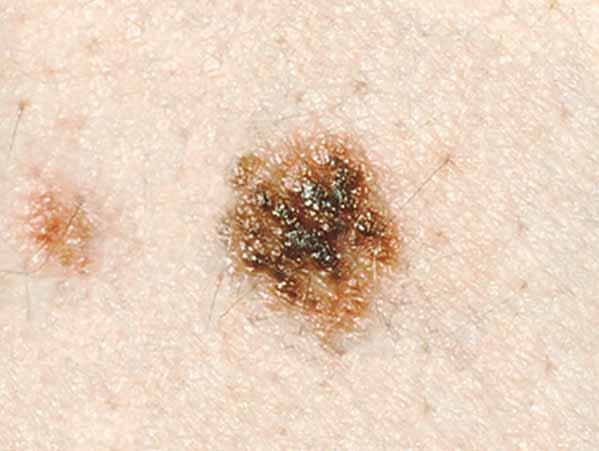
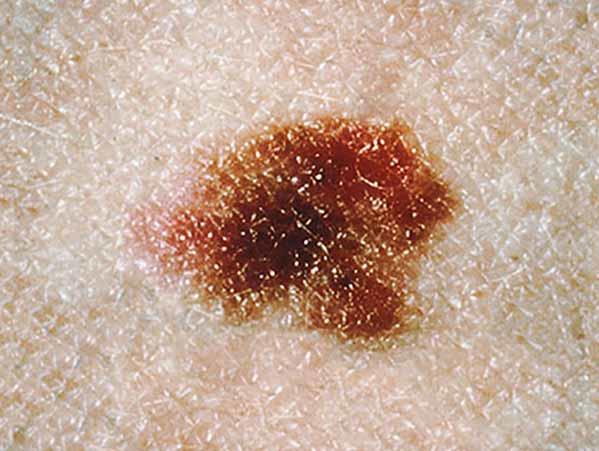
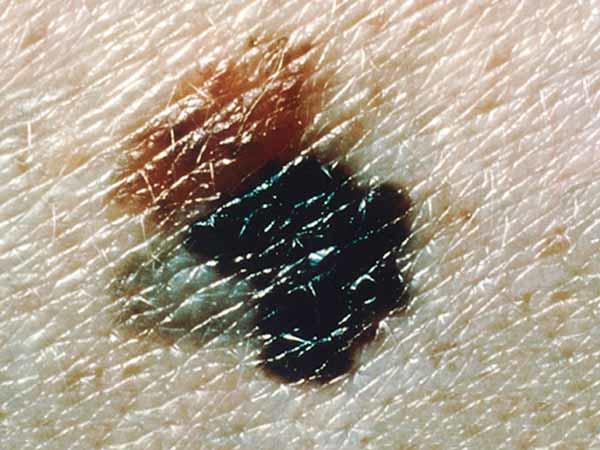
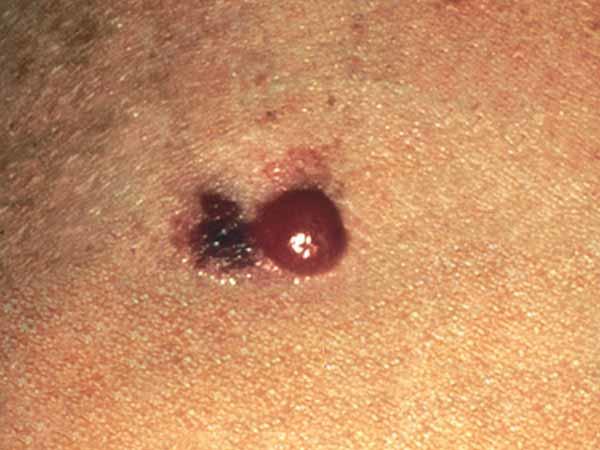
Los melanomas tienen formas muy variadas. La mayoría de los melanomas tienen todas las características de ABCDE. Sin embargo, algunos quizás tengan una o dos de las características de ABCDE (6). A continuación se muestran varias fotos de melanomas. En What Does Melanoma Look Like? hay más ejemplos.
Fotos de melanomas
En el melanoma avanzado, la textura del lunar a veces cambia. La piel en la superficie quizás se rompa y se vea rasgada. Es posible que el lunar se ponga duro o se abulte, y quizás la superficie largue líquido o sangre. A veces el melanoma causa picazón, sensibilidad o dolor.
¿Cómo se diagnostica un melanoma?
La única forma de diagnosticar un melanoma es extirpar el tejido para comprobar si hay células cancerosas. El médico extirpará toda la piel o parte de la piel que se ve anormal. En general, este procedimiento solo tarda unos minutos y se hace en el consultorio médico, la clínica o el hospital. La muestra se envía a un laboratorio y un patólogo examinará el tejido al microscopio para verificar si es un melanoma.
¿Qué diferencias hay entre un lunar común, un nevo displásico y un melanoma?
Los lunares comunes, los nevos displásicos y el melanoma varían según el tamaño, la forma y la textura de la superficie. En el cuadro a continuación se resumen las diferencias entre los lunares y el cáncer. Otra diferencia importante es que el lunar común o el nevo displásico no vuelve después de que se extirpa mediante una biopsia por escisión completa; sin embargo, el melanoma a veces vuelve. Además, como el melanoma es canceroso, se puede diseminar a otras partes del cuerpo.
| Lunar común | Nevo displásico | Melanoma | |
|---|---|---|---|
| ¿Es canceroso? | No | No | Sí |
| ¿Se vuelve canceroso? | Rara vez | Sí, pero no es común | Es cáncer |
| ¿Cuán común es? | La mayoría de las personas en los Estados Unidos (cerca de 332 millones) tienen lunares comunes. | Alrededor de 1 de cada 10 personas en los Estados Unidos tienen al menos 1 nevo displásico (1) |
|
| ¿Cuán grande es? | En general, tiene menos de 5 milímetros de ancho (como 1/4 de pulgada) | Con frecuencia, tiene más de 5 milímetros de ancho | En general, tiene más de 6 milímetros de ancho |
| ¿De qué color es? |
| Quizás tenga una mezcla de tonos marrón claro, marrón oscuro y rojo o rosado |
|
| ¿Qué forma tiene? | Suele ser redondo u ovalado, con un borde definido que lo separa del resto de la piel |
|
|
| ¿Cómo es la textura de la superficie? |
| Se ve liso, algo escamoso o áspero, o con forma irregular y pedregosa | A veces se rompe la piel y se ve rasgado, se pone duro o abultado, sangra o larga líquido |
¿Qué hago si un lunar cambia o descubro un nuevo lunar u otro cambio en la piel?
Avise al médico si tiene un lunar nuevo o nota un cambio en un lunar existente. Un médico de cabecera quizás lo envíe a consultar con un dermatólogo si tiene un lunar anormal o alguna otra preocupación relacionada con la piel. Un dermatólogo es un médico especialista en enfermedades de la piel. También hay algunos cirujanos plásticos, cirujanos generales, médicos de Medicina Interna y médicos de cabecera con capacitación especial en lunares y melanoma.
¿Qué factores aumentan el riesgo de melanoma?
Aunque cualquier persona podría tener melanoma, las personas con los siguientes factores de riesgo presentan un aumento del riesgo de melanoma:
- Un nevo displásico
- Muchos lunares pequeños o varios lunares grandes
- Piel que se quema con facilidad: las personas que tienen piel clara que se quema con facilidad al sol, ojos azules o grises, cabello pelirrojo o rubio, o muchas pecas presentan un aumento del riesgo de melanoma.
- Luz solar: la luz del sol es una fuente de radiación ultravioleta (UV), que causa daños en la piel que pueden causar un melanoma y otros cánceres de la piel.
- Quemaduras de sol graves y con ampollas: las personas que tuvieron al menos una quemadura de sol con ampollas presentan un aumento del riesgo de melanoma. Aunque es probable que las personas cuya piel se quema con facilidad hayan tenido quemaduras durante la infancia, las quemaduras durante la edad adulta también aumentan el riesgo de melanoma.
- Exposición al sol a lo largo de la vida: mientras mayor sea la exposición al sol durante toda la vida, mayor es el riesgo de melanoma.
- Bronceado: aunque tener piel que se broncea con facilidad disminuye el riesgo de quemaduras, quienes se broncean sin quemarse también tienen un aumento del riesgo de melanoma si no se protegen cuando están al sol.
- Uso de lámparas o cabinas de bronceado: la radiación UV de fuentes artificiales, como las lámparas o cabinas de bronceado, causan daños a la piel y melanoma.
- Antecedentes personales de melanoma: las personas que tuvieron un melanoma presentan un aumento del riesgo de otros melanomas.
- Antecedentes familiares de lunares anormales o melanoma: a veces las personas de la misma familia tienen melanoma. Si tienen dos o más familiares (madre, padre, hermano/a, hijo/a) con melanoma, presentan un aumento del riesgo de melanoma. En raras ocasiones, los miembros de una familia tienen una enfermedad hereditaria que aumenta mucho el riesgo de melanoma. Por ejemplo, en las personas con xerodermia pigmentosa, la piel es muy sensible al sol por un defecto en la reparación del ADN que aumenta mucho el riesgo de melanoma. Otra enfermedad hereditaria que aumenta el riesgo de melanoma es el síndrome de melanoma familiar con lunares atípicos múltiples, que en general es a causa de mutaciones hereditarias en el gen CDKN2A.
- Sistema inmunitario debilitado o inmunodeprimido: las personas con un sistema inmunitario debilitado, incluso las personas con enfermedades hereditarias del sistema inmunitario, las personas que recibieron trasplantes de órganos (8) y las personas con linfoma tienen un aumento del riesgo de melanoma (9).
¿Cómo protejo mi piel del sol?
Para protegerse la piel del sol, lea los consejos en la página sobre el factor de riesgo Luz solar. La mejor forma de prevenir el melanoma es limitar la exposición al sol. Cuando la piel se broncea o se quema por el sol, significa que hay daño en la piel por el sol; seguir bronceándose o quemándose aumenta el riesgo de melanoma.